kematian 1
Latar Belakang : Angka Kematian Maternal (AKM) di Indonesia masih cukup tinggi,
yaitu sekitar 307 per 100.000 kelahiran hidup (SDKI 2002 /2003). AKM merupakan
indikator status kesehatan ibu, terutama risiko kematian bagi ibu saat hamil dan
melahirkan. McCarthy dan Maine mengemukakan 3 faktor yang mempengaruhi kematian
maternal yaitu determinan dekat, determinan antara dan determinan jauh. Kabupaten
Cilacap merupakan salah satu kabupaten di Propinsi Jawa Tengah yang memiliki masalah
kematian maternal cukup tinggi, sehingga diperlukan studi untuk mengetahui faktor –
faktor risiko yang mempengaruhi kematian maternal di Kabupaten Cilacap.
Tujuan : riset dilakukan untuk mengetahui faktor – faktor risiko yang
mempengaruhi kematian maternal, yang terdiri dari determinan dekat, determinan antara
dan determinan jauh.
Metode : Jenis riset yaitu observasional dengan studi masalah kontrol, dilengkapi
dengan kajian kualitatif mengenai kejadian kematian maternal serta usaha penurunan
angka kematian maternal di kabupaten Cilacap. Jumlah sampel 52 masalah dan 52 kontrol.
analisa data dilakukan secara univariat, bivariat dengan chi square test, multivariat
dengan metode regresi logistik ganda. Kajian kualitatif dilakukan dengan metode indepth
interview dan dilakukan analisa secara deskriptif, disajikan dalam bentuk narasi.
Hasil : Hasil riset menunjukkan bahwa faktor risiko yang mempengaruhi kematian
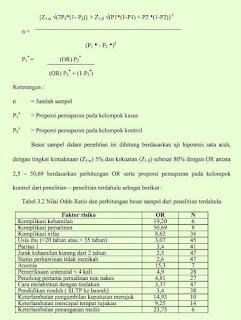
maternal Berdasar analisa multivariat yaitu komplikasi kehamilan (OR = 147,1;
95% CI : 2,4 – 1938,3; p = 0,002), komplikasi persalinan (OR = 49,2; 95% CI : 1,8 –
1827,7; p = 0,027), komplikasi nifas (OR = 84,9; 95% CI : 1,8 – 3011,4; p = 0,034),
riwayat penyakit ibu (OR = 210,2; 95% CI : 13,4 – 5590,4; p = 0,002), riwayat KB (OR =
33,1; 95% CI : 13,0 – 2361,6; p = 0,038), dan keterlambatan rujukan (OR = 50,8; 95% CI
: 2,5 – 488,1; p = 0,003). Probabilitas ibu untuk mengalami kematian maternal dengan
memiliki faktor – faktor risiko ini di atas yaitu 99%. Hasil kajian kualitatif
menunjukkan bahwa kematian maternal dipengaruhi berbagai faktor seperti
keterlambatan rujukan, terutama keterlambatan pertama, rendahnya tingkat pendidikan
ibu, rendahnya tingkat pendapatan keluarga dan belum dapat dilaksanakannya Gerakan
Sayang Ibu (GSI) secara optimal di seluruh wilayah kecamatan sebagai usaha pemerintah
dalam menurunkan kematian maternal.
Saran : perlu pengenalan dini tanda – tanda komplikasi dalam kehamilan, persalinan dan
nifas, persiapan rujukan, perencanaan kehamilan, pelaksanaan GSI secara optimal.
Kematian maternal menurut batasan dari The Tenth Revision of The International
Classification of Diseases (ICD – 10) yaitu kematian wanita yang terjadi pada saat
kehamilan atau dalam 42 hari sesudah berakhirnya kehamilan, tidak tergantung dari lama
dan lokasi kehamilan, dipicu oleh apapun yang berhubungan dengan kehamilan, atau
yang diperberat oleh kehamilan ini , atau penanganannya, akan namun bukan
kematian yang dipicu oleh kecelakaan atau kebetulan.
Angka kematian maternal dan angka kematian bayi merupakan ukuran bagi
kemajuan kesehatan suatu negara, khususnya yang berkaitan dengan masalah kesehatan
ibu dan anak. Angka kematian maternal merupakan indikator yang mencerminkan status
kesehatan ibu, terutama risiko kematian bagi ibu pada waktu hamil dan melahirkan.
Angka Kematian Ibu, Angka Kematian Anak termasuk Angka Kematian Bayi dan Angka
Harapan Hidup waktu lahir telah ditetapkan sebagai indikator – indikator derajat
kesehatan dalam Indonesia Sehat 2010.4) Kematian maternal merupakan masalah
kompleks yang tidak hanya memberi pengaruh pada para wanita saja, akan namun juga
mempengaruhi keluarga bahkan masyarakat sekitar. Kematian maternal akan
meningkatkan risiko terjadinya kematian bayi. Kematian wanita pada usia reproduktif
juga akan memicu kerugian ekonomi yang signifikan dan dapat memicu
kemunduran perkembangan masyarakat, sebab wanita merupakan pilar utama dalam
keluarga yang berperan penting dalam mendidik anak – anak, memberi perawatan
kesehatan dalam keluarga dan membantu perekonomian keluarga.
Setiap tahun diperkirakan 529.000 wanita di dunia meninggal sebagai akibat
komplikasi yang timbul dari kehamilan dan persalinan, sehingga diperkirakan ada
angka kematian maternal sebesar 400 per 100.000 kelahiran hidup (estimasi kematian
maternal dari WHO/ UNICEF/ UNFPA tahun 2000).) Hal ini memiliki arti bahwa satu
orang wanita di belahan dunia akan meninggal setiap menitnya. Kematian maternal 98%
terjadi di negara berkembang dan sebenarnya sebagian besar kematian ini dapat
dicegah.) Angka kematian maternal di negara – negara maju berkisar antara 20 per
100.000 kelahiran hidup (KH), sedangkan di negara – negara berkembang angka ini
hampir 20 kali lebih tinggi yaitu berkisar antara 440 per 100.000 KH.2) Di wilayah Asia
Tenggara diperkirakan ada 240.000 kematian maternal setiap tahunnya, sehingga
diperoleh angka kematian maternal sebesar 210 per 100.000 KH.)
Indonesia sebagai negara berkembang, masih memiliki angka kematian maternal
yang cukup tinggi. Berdasar hasil Survei Kesehatan Rumah Tangga (SKRT) tahun
1992 angka kematian ibu (AKI) di Indonesia 425 per 100.000 KH dan menurun menjadi
373 per 100.000 KH pada SKRT tahun 1995.8) Sedangkan pada SKRT yang dilakukan
pada tahun 2001, angka kematian maternal kembali mengalami peningkatan yaitu sebesar
396 per 100.000 KH dan dari SDKI 2002 / 2003 angka kematian maternal menjadi
sebesar 307 per 100.000 KH. Hal ini menunjukkan bahwa angka kematian maternal di
Indonesia cenderung stagnan. Angka kematian maternal di Indonesia bila dibandingkan
dengan angka kematian maternal di seluruh dunia tampak hampir sama dan akan tampak
jauh berbeda bila dibandingkan dengan negara – negara maju atau bahkan dengan negara
– negara di Asia Tenggara.
Angka kematian maternal di Jawa Tengah menurut hasil Survei Kesehatan Daerah
(SKD) tahun 2005 menunjukkan angka sebesar 252 per 100.000 KH.) Bila
dibandingkan dengan angka kematian maternal di Jawa Tengah tahun 2004 yaitu sebesar
155,2 per 100.000 KH, maka hal ini menunjukkan adanya kenaikan angka kematian
maternal.8)
Hampir dua pertiga kematian maternal dipicu oleh pemicu langsung yaitu
perdarahan (25%), infeksi / sepsis (15%), eklamsia (12%), abortus yang tidak aman
(13%), partus macet (8%), dan pemicu langsung lain seperti kehamilan ektopik,
embolisme, dan hal – hal yang berkaitan dengan masalah anestesi (8%). Sedangkan
sepertiga lainnya dipicu oleh pemicu tidak langsung yaitu keadaan yang
dipicu oleh penyakit atau komplikasi lain yang sudah ada sebelum kehamilan atau
persalinan dan memberat dengan adanya kehamilan atau persalinan, seperti ada nya
penyakit jantung, hipertensi, diabetes, hepatitis, anemia, malaria atau AIDS (19%).
McCarthy dan Maine (1992) mengemukakan adanya 3 faktor yang berpengaruh
terhadap proses terjadinya kematian maternal. Proses yang paling dekat terhadap kejadian
kematian maternal, disebut sebagai determinan dekat yaitu kehamilan itu sendiri dan
komplikasi yang terjadi dalam kehamilan, persalinan dan masa nifas (komplikasi
obstetri). Determinan dekat secara langsung dipengaruhi oleh determinan antara yaitu
status kesehatan ibu, status reproduksi, akses ke pelayanan kesehatan, perilaku perawatan
kesehatan / pemakaian pelayanan kesehatan dan faktor – faktor lain yang tidak diketahui
atau tidak terduga. Di lain pihak, ada juga determinan jauh yang akan mempengaruhi
kejadian kematian maternal melalui pengaruhnya terhadap determinan antara, yang
meliputi faktor sosio – kultural dan faktor ekonomi, seperti status wanita dalam keluarga
dan masyarakat, status keluarga dalam masyarakat dan status masyarakat.
Hasil beberapa riset yang berhubungan dengan faktor risiko kematian
maternal di Indonesia maupun di negara lain menunjukkan bahwa kematian maternal
dipengaruhi oleh faktor – faktor yang berhubungan dengan faktor ibu, faktor status
reproduksi, faktor yang berhubungan dengan komplikasi obstetrik, faktor yang
berhubungan dengan pelayanan kesehatan, faktor sosial ekonomi dan faktor sosial
budaya.
Hasil Survei Kesehatan Rumah Tangga (SKRT) di Indonesia tahun 2001
menunjukkan bahwa 89,5% kematian maternal di Indonesia terjadi akibat komplikasi
kehamilan, persalinan dan masa nifas dan 10,5% terjadi sebab penyakit yang
memperburuk kondisi ibu. Hasil SKRT tahun 2001 juga menunjukkan bahwa proporsi
kematian maternal tertinggi terjadi pada ibu yang berusia lebih dari 34 tahun dan
melahirkan lebih dari tiga kali (18,4%). masalah kematian maternal terutama terjadi akibat
komplikasi perdarahan (34,3%), keracunan kehamilan (23,7%) dan infeksi pada masa
nifas (10,5%). masalah perdarahan yang paling banyak yaitu perdarahan post partum
(18,4%). masalah kematian sebab penyakit yang memperburuk kesehatan ibu hamil,
terbanyak yaitu penyakit infeksi (5,6%).
Berbagai usaha telah dilakukan untuk menekan angka kematian maternal. WHO
pada tahun 1999 memprakarsai program Making Pregnancy Safer (MPS), untuk
mendukung negara – negara anggota dalam usaha untuk menurunkan angka kematian dan
kesakitan maternal akibat komplikasi kehamilan, persalinan dan nifas. MPS merupakan
komponen dari prakarsa Safe Motherhood yang dicanangkan pada tahun 1987 oleh WHO
untuk menurunkan kematian maternal, namun demikian angka kematian maternal di
dunia masih tinggi.7,2 Berbagai konferensi dunia yang diselenggarakan untuk membahas
tentang kematian maternal telah banyak dilakukan dengan tujuan untuk merumuskan
strategi menurunkan kematian maternal, mulai dari konferensi tentang kematian ibu di
Nairobi, Kenya tahun 1987, World Summit for Children di New York tahun 1990, The
International Conference on Population and Development (ICPD) pada tahun 1994
sampai dengan yang terakhir The Millenium Summit in 2000, dimana semua anggota PBB
berkomitmen dengan Millenium Development Goals untuk menurunkan tiga perempat
angka kematian maternal pada tahun 2015. Hal ini menunjukkan bahwa masalah
kematian maternal merupakan permasalahan masyarakat global yang menjadi prioritas
utama.5,7) usaha penurunan angka kematian maternal di Indonesia telah banyak
dilakukan. Kebijakan Departemen Kesehatan RI dalam usaha Safe Motherhood
dinyatakan sebagai empat pilar Safe Motherhood, yaitu pelayanan Keluarga Berencana,
pelayanan antenatal, persalinan yang bersih dan aman, dan pelayanan obstetri esensial.
Departemen Kesehatan mengusaha kan agar setiap persalinan ditolong atau minimal
didampingi oleh bidan dan pelayanan obstetri sedekat mungkin kepada semua ibu
hamil.30,31,32) Target yang ingin dicapai dengan adanya program Safe Motherhood yang
dicanangkan oleh pemerintah Indonesia pada tahun 1988 yaitu penurunan angka
kematian maternal menjadi 225 per 100.000 KH pada tahun 2000. Selanjutnya dengan
dicanangkannya Gerakan Nasional Kehamilan yang Aman (Making Pregnancy Safer)
pada tahun 2000 maka target penurunan angka kematian maternal pada tahun 2010
yaitu 125 per 100.000 KH, dan pada tahun 2015 diharapkan angka kematian maternal
telah mencapai 80 per 100.000 KH. Dalam perkembangannya, penurunan angka
kematian maternal yang dicapai tidak seperti yang diharapkan.)
usaha menurunkan angka kematian maternal di propinsi Jawa Tengah telah
dilakukan, antara lain dengan penempatan bidan di desa sebagai bentuk kebijaksanaan
pemerintah dalam meningkatkan status kesehatan ibu, terutama untuk mempercepat
penurunan angka kematian ibu, dikembangkannya sistem Pemantauan Wilayah Setempat
Kesehatan Ibu dan Anak (PWS – KIA), serta dilakukannya kerjasama lintas sektoral
antara lain dengan pelaksanaan Gerakan Sayang Ibu (GSI) dan Gerakan Reproduksi
Keluarga Sejahtera (GRKS).
Data pada profil kesehatan di Jawa Tengah tahun 2005, menunjukkan bahwa
Kabupaten Cilacap memiliki jumlah masalah kematian maternal yang tinggi di antara
kabupaten lainnya di Jawa Tengah. Kematian maternal di Kabupaten Cilacap menurut
data pada profil kesehatan Jawa Tengah tahun 2005 menunjukkan angka sebesar 35 masalah
kematian maternal (angka kematian maternal 147 per 100.000 KH)8) Sedangkan menurut
hasil pencatatan dan pelaporan program Kesehatan Ibu dan Anak di Kabupaten Cilacap
didapatkan data masalah kematian maternal dan angka kematian maternal dalam tabel
sebagai berikut :
Dari tabel di atas dapat dilihat bahwa dari tahun 2000 sampai dengan awal tahun
2007, selalu ada masalah kematian maternal di kabupaten Cilacap, sehingga studi
mengenai faktor – faktor risiko yang mempengaruhi kematian maternal di Kabupaten
Cilacap perlu dilakukan, dilengkapi juga dengan kajian kualitatif dengan metode
wawancara mendalam (indepth interview) pada masalah – masalah kematian maternal, untuk
mengetahui urutan kejadian (kronologi) terjadinya kematian maternal serta wawancara
terhadap pihak rumah sakit, dinas kesehatan dan bidan desa mengenai usaha pelayanan
kesehatan maternal yang dilakukan dalam rangka menurunkan angka kematian maternal
di kabupaten Cilacap.
Berdasar latar belakang di atas, maka dapat diidentifikasikan berbagai masalah
sebagai berikut:
1. Angka kematian maternal di dunia masih tinggi, yaitu 400 per 100.000 KH, sehingga
setiap tahun diperkirakan ada 529.000 wanita yang meninggal sebagai akibat
komplikasi yang timbul dari kehamilan dan persalinan, dan 98% dari kematian ini
terjadi di negara berkembang.
2. Kematian maternal merupakan masalah yang penting untuk mendapat perhatian
sebab kematian ini tidak hanya mempengaruhi wanita saja, akan namun juga
memberi pengaruh bagi keluarga dan masyarakat, oleh sebab wanita merupakan
pilar utama dalam keluarga yang berperan penting dalam mendidik anak – anak,
memberi perawatan kesehatan dalam keluarga, dan membantu perekonomian
keluarga. Angka kematian maternal merupakan indikator yang mencerminkan status
kesehatan ibu, terutama risiko kematian bagi ibu pada waktu hamil dan melahirkan.
3. Angka kematian maternal di Indonesia menurut SDKI 2002 / 2003 menunjukkan
angka sebesar 307 per 100.000 KH. Angka ini bila dibandingkan dengan angka
kematian maternal pada tahun – tahun sebelumnya cenderung berjalan stagnan.
4. Berbagai usaha telah dilakukan untuk menurunkan angka kematian maternal, baik di
tingkat dunia maupun yang telah dilakukan oleh pemerintah Indonesia, namun angka
kematian maternal masih tinggi.
5. Data pada profil kesehatan Jawa Tengah tahun 2005 menunjukkan bahwa jumlah
masalah kematian maternal di Kabupaten Cilacap selama tahun 2005 yaitu sebanyak 35
masalah kematian maternal. Sedangkan dari hasil pencatatan dan pelaporan program
kesehatan ibu dan anak di Kabupaten Cilacap ada data bahwa dari tahun 2000
sampai dengan tahun 2007, kematian maternal selalu ada dengan angka kematian
maternal yang masih cukup tinggi.
6. Studi mengenai faktor – faktor risiko kematian maternal dengan dilengkapi kajian
kualitatif belum pernah dilakukan di Kabupaten Cilacap. Studi ini penting dilakukan
sebab masalah kematian maternal merupakan masalah kesehatan masyarakat yang
memberi pengaruh tidak hanya bagi keluarga dan masyarakat, akan namun juga
merupakan indikator bagi kemajuan kesehatan di suatu daerah.
Beberapa hal yang membedakan riset ini dengan riset – riset
sebelumnya yaitu :
1. riset mengenai faktor – faktor risiko kematian maternal di wilayah Kabupaten
Cilacap dengan dilengkapi kajiaan kualitatif dengan metode wawancara mendalam
(indepth interview) pada masalah – masalah kematian maternal dan wawancara pada pihak
rumah sakit, dinas kesehatan kabupaten Cilacap serta bidan desa mengenai usaha
pelayanan kesehatan maternal di kabupaten Cilacap belum pernah dilakukan.
2. Variabel independen yang diduga berpengaruh terhadap kematian maternal dalam
riset ini lebih banyak. Variabel yang berbeda dengan riset terdahulu yaitu
riwayat penyakit ibu, riwayat komplikasi pada kehamilan sebelumnya, riwayat
persalinan sebelumnya, status gizi ibu saat hamil, pemanfaatan fasilitas kesehatan saat
terjadi komplikasi, riwayat KB, tempat persalinan, status pekerjaan ibu, jumlah
pendapatan keluarga dan wilayah tempat tinggal.
3. riset ini menggunakan desain riset masalah kontrol, dengan masalah dan kontrol
yang diperoleh dari masyarakat (community base) dan dilengkapi dengan kajian secara
kualitatif dengan metode wawancara mendalam (indepth interview).
Batasan Kematian maternal
Kematian maternal menurut batasan dari The Tenth Revision of The International
Classification of Diseases (ICD – 10) yaitu kematian wanita yang terjadi pada saat
kehamilan, atau dalam 42 hari sesudah berakhirnya kehamilan, tidak tergantung dari lama
dan lokasi kehamilan, dipicu oleh apapun yang berhubungan dengan kehamilan, atau
yang diperberat oleh kehamilan ini atau penanganannya, namun bukan kematian yang
dipicu oleh kecelakaan atau kebetulan.)
Batasan 42 hari ini dapat berubah, sebab seperti telah diketahui bahwa dengan
adanya prosedur – prosedur dan teknologi baru maka terjadinya kematian dapat
diperlama dan ditunda, sehingga ICD – 10 juga memasukkan suatu kategori baru yang
disebut kematian maternal lambat (late maternal death) yaitu kematian wanita akibat
pemicu obstetrik langsung atau tidak langsung yang terjadi lebih dari 42 hari namun
kurang dari satu tahun sesudah berakhirnya kehamilan.1,2)
Kematian – kematian yang terjadi akibat kecelakaan atau kebetulan tidak
dimasukkan ke dalam kematian maternal. Meskipun demikian, dalam praktiknya,
perbedaan antara kematian yang terjadi sebab kebetulan dan kematian sebab sebab
tidak langsung sulit dilakukan. Untuk memudahkan identifikasi kematian maternal pada
keadaan – keadaan dimana sebab – sebab yang dihubungkan dengan kematian ini
tidak adekuat, maka ICD – 10 memperkenalkan kategori baru yang disebut pregnancy –
related death (kematian yang dihubungkan dengan kehamilan) yaitu kematian wanita
selama hamil atau dalam 42 hari sesudah berakhirnya kehamilan, tidak tergantung dari
pemicu kematian.
Kematian maternal dapat dibagi menjadi dua kelompok, yaitu:
1. Kematian obstetri langsung (direct obstetric death) yaitu kematian yang timbul
sebagai akibat komplikasi kehamilan, persalinan dan nifas, yang dipicu oleh
tindakan, kelalaian, ketidaktepatan penanganan, atau dari rangkaian peristiwa yang
timbul dari keadaan – keadaan ini di atas. Komplikasi – komplikasi ini
meliputi perdarahan, baik perdarahan antepartum maupun postpartum, preeklamsia /
eklamsia, infeksi, persalinan macet dan kematian pada kehamilan muda.
2. Kematian obstetri tidak langsung (indirect obstetric death) yaitu kematian yang
diakibatkan oleh penyakit yang sudah diderita sebelum kehamilan atau persalinan
atau penyakit yang timbul selama kehamilan yang tidak berkaitan dengan pemicu
obstetri langsung, akan namun diperburuk oleh pengaruh fisiologik akibat kehamilan,
sehingga keadaan penderita menjadi semakin buruk. Kematian obstetri tidak langsung
ini dipicu misalnya oleh sebab hipertensi, penyakit jantung, diabetes, hepatitis,
anemia, malaria, tuberkulosis, HIV / AIDS, dan lain – lain.
Epidemiologi Kematian Maternal
Menurut WHO, setiap tahun kurang lebih ada 210 juta wanita hamil di
seluruh dunia. Lebih dari 20 juta wanita mengalami kesakitan akibat dari kehamilannya,
beberapa diantaranya bersifat menetap. Kehidupan 8 juta wanita di seluruh dunia menjadi
terancam dan setiap tahun diperkirakan ada 529.000 wanita meninggal sebagai
akibat komplikasi yang timbul sebab kehamilan dan persalinan, dimana sebagian besar
dari kematian ini sebenarnya dapat dicegah.1,6) Angka kematian maternal di seluruh dunia
diperkirakan sebesar 400 per 100.000 KH dan 98% terjadi di negara – negara
berkembang.) Kematian maternal ini hampir 95% terjadi di Afrika (251.000
kematian maternal) dan Asia (253.000 kematian maternal) dan hanya 4% (22.000
kematian maternal) terjadi di Amerika Latin dan Karibia, serta kurang dari 1% (2500
kematian maternal) terjadi di negara – negara yang lebih maju.2,6) Angka kematian
maternal tertinggi di Afrika (830 kematian maternal per 100.000 KH), diikuti oleh Asia
(330), Oceania (240), Amerika Latin dan Karibia (190).
Angka kematian maternal di negara maju telah dapat diturunkan sejak tahun 1940
– an.1) Angka kematian maternal di negara – negara maju menurut estimasi WHO tahun
2000 yaitu 20 per 100.000 KH.) Penurunan angka kematian maternal yang signifikan di
negara – negara maju berkaitan dengan adanya kemajuan di bidang perawatan kesehatan
maternal, termasuk di dalamnya yaitu kemajuan dalam pengendalian sepsis, tersedianya
transfusi darah, antibiotika, akses terhadap tindakan seksio sesaria dan tindakan aborsi
yang aman.37,38) Angka kematian maternal di negara berkembang 20 kali lebih tinggi
yaitu 440 per 100.000 KH dan di beberapa tempat dapat mencapai 1000 per 100.000
KH.2) Di wilayah Asia Tenggara diperkirakan ada 240.000 kematian maternal setiap
tahunnya, sehingga diperoleh angka kematian maternal sebesar 210 per 100.000 KH.)
Angka kematian maternal ini merupakan ukuran yang mencerminkan risiko obstetrik
yang dihadapi oleh seorang wanita setiap kali wanita ini menjadi hamil. Risiko ini
semakin bertambah seiring dengan bertambahnya jumlah kehamilan yang dialami.
Tingginya angka kematian maternal di negara berkembang sebagian besar berkaitan
dengan masalah politik dan sosial, khususnya masalah kemiskinan dan status wanita.
Sebagian besar kematian maternal terjadi di rumah, yang jauh dari jangkauan fasilitas
kesehatan.3 Menurut data SKRT 2001, proporsi kematian maternal terhadap kematian
usia reproduksi (15 – 49 tahun) di pedesaan hampir tiga kali lebih besar dibandingkan di
perkotaan.
Angka kematian maternal di Indonesia masih cukup tinggi. Menurut hasil SKRT
tahun 1992 angka kematian ibu (AKI) di Indonesia 425 per 100.000 KH dan menurun
menjadi 373 per 100.000 KH pada SKRT tahun 1995, sedangkan pada SKRT yang
dilakukan pada tahun 2001, angka kematian maternal kembali mengalami peningkatan
menjadi sebesar 396 per 100.000 KH.8) Dari SDKI 2002 / 2003 angka kematian maternal
menunjukkan angka sebesar 307 per 100.000 KH. Bila dibandingkan dengan negara –
negara anggota Asean seperti Brunei Darussalam (angka kematian maternal menurut
estimasi WHO tahun 2000 : 37 per 100.000 KH dan Malaysia : 41 per 100.000 KH) maka
angka kematian maternal di Indonesia masih sangat tinggi.
Menurut WHO, kurang lebih 80% kematian maternal merupakan akibat langsung
dari komplikasi langsung selama kehamilan, persalinan dan masa nifas dan 20%
kematian maternal terjadi akibat pemicu tidak langsung.1,7) Perdarahan, terutama
perdarahan post partum, dengan onset yang tiba – tiba dan tidak dapat diprediksi
sebelumnya, akan membahayakan nyawa ibu, terutama bila ibu ini menderita
anemia. Pada umumnya, 25% kematian maternal terjadi akibat perdarahan hebat,
sebagian besar terjadi saat post partum. Sepsis / infeksi memberi kontribusi 15%
terhadap kematian maternal, yang pada umumnya merupakan akibat dari rendahnya
higiene saat proses persalinan atau akibat penyakit menular seksual yang tidak diobati
sebelumnya. Infeksi dapat dicegah secara efektif dengan melakukan asuhan persalinan
yang bersih dan deteksi serta manajemen penyakit menular selama kehamilan. Perawatan
postpartum secara sistematik akan menjamin deteksi penyakit infeksi secara cepat dan
dapat memberi manajemen antibiotika secara tepat. Hipertensi selama kehamilan,
khususnya eklamsia memberi kontribusi 12% terhadap kematian maternal. Kematian
ini dapat dicegah dengan melakukan monitoring selama kehamilan dan dengan
pemberian terapi antikonvulsan, seperti magnesium sulfat. Abortus tidak aman (unsafe
abortion) memberi kontribusi 13% terhadap kematian maternal, hal ini berkaitan
dengan komplikasi yang ditimbulkan, berupa sepsis, perdarahan, perlukaan uterus dan
keracunan obat – obatan. Di beberapa belahan dunia, sepertiga atau lebih kematian
maternal berhubungan dengan abortus tidak aman. Kematian ini dapat dicegah bila
para ibu memiliki akses terhadap informasi dan pelayanan keluarga berencana, dan
bila abortus tidak dilarang secara hukum, maka abortus dapat dilakukan dengan
pemberian pelayanan abortus secara aman. Partus lama atau partus macet memicu
kurang lebih 8% kematian maternal. Keadaan ini sering merupakan akibat dari
disproporsi sefalopelvik (bila kepala janin tidak dapat melewati pelvis ibu) atau akibat
letak abnormal (bila janin tidak dalam posisi yang benar untuk dapat melalui jalan lahir
ibu).1,4,7) pemicu tidak langsung dari kematian maternal memberi kontribusi sebesar
20% terhadap kematian maternal. pemicu tidak langsung dari kematian maternal ini
terjadi akibat penyakit ibu yang telah diderita sebelumnya atau diperberat dengan
keadaan kehamilan atau penanganannya. Contoh pemicu kematian maternal tidak
langsung yaitu anemia, infeksi hepatitis, malaria, tuberkulosis, penyakit jantung dan
infeksi HIV/AIDS.)
pemicu langsung kematian ibu di Indonesia, seperti halnya dengan negara lain
yaitu perdarahan, infeksi dan eklamsia.) Ke dalam perdarahan dan infeksi
sebagai pemicu kematian, tercakup pula kematian akibat abortus terinfeksi dan partus
lama. Hanya sekitar 5% kematian ibu dipicu oleh penyakit yang memburuk akibat
kehamilan, misalnya penyakit jantung dan infeksi kronis.30)
Keadaan ibu pra – hamil dapat berpengaruh terhadap kehamilannya. pemicu
tidak langsung kematian maternal ini antara lain yaitu anemia, kurang energi kronis
(KEK) dan keadaan “4 terlalu” (terlalu muda / tua, terlalu sering dan terlalu banyak).
Depkes RI membagi faktor – faktor yang mempengaruhi kematian maternal
sebagai berikut :
1. Faktor medik
a. Faktor empat terlalu, yaitu :
- Usia ibu pada waktu hamil terlalu muda (kurang dari 20 tahun)
- Usia ibu pada waktu hamil terlalu tua (lebih dari 35 tahun)
- Jumlah anak terlalu banyak (lebih dari 4 orang)
- Jarak antar kehamilan terlalu dekat (kurang dari 2 tahun)
b. Komplikasi kehamilan, persalinan dan nifas yang merupakan pemicu langsung
kematian maternal, yaitu :
- Perdarahan pervaginam, khususnya pada kehamilan trimester ketiga, persalinan
dan pasca persalinan.
- Infeksi.
- Keracunan kehamilan.
- Komplikasi akibat partus lama.
- Trauma persalinan.
c. Beberapa keadaan dan gangguan yang memperburuk derajat kesehatan ibu selama
hamil, antara lain :
- Kekurangan gizi dan anemia.
- Bekerja (fisik) berat selama kehamilan.
2. Faktor non medik
Faktor non medik yang berkaitan dengan ibu, dan menghambat usaha penurunan
kesakitan dan kematian maternal yaitu :
- Kurangnya kesadaran ibu untuk mendapatkan pelayanan antenatal.
- Terbatasnya pengetahuan ibu tentang bahaya kehamilan risiko tinggi.
- Ketidak – berdayaan sebagian besar ibu hamil di pedesaan dalam pengambilan
keputusan untuk dirujuk.
- Ketidakmampuan sebagian ibu hamil untuk membayar biaya transport dan
perawatan di rumah sakit.
3. Faktor pelayanan kesehatan
Faktor pelayanan kesehatan yang belum mendukung usaha penurunan kesakitan
dan kematian maternal antara lain berkaitan dengan cakupan pelayanan KIA, yaitu :
- Belum mantapnya jangkauan pelayanan KIA dan penanganan kelompok berisiko.
- Masih rendahnya (kurang lebih 30%) cakupan pertolongan persalinan oleh tenaga
kesehatan.
- Masih seringnya (70 – 80%) pertolongan persalinan yang dilakukan di rumah,
oleh dukun bayi yang tidak mengetahui tanda – tanda bahaya.
Berbagai aspek manajemen yang belum menunjang antara lain yaitu :
- Belum semua kabupaten memberi prioritas yang memadai untuk program KIA
- Kurangnya komunikasi dan koordinasi antara Dinkes Kabupaten, Rumah Sakit
Kabupaten dan Puskesmas dalam usaha kesehatan ibu.
- Belum mantapnya mekanisme rujukan dari Puskesmas ke Rumah Sakit
Kabupaten atau sebaliknya.
Berbagai keadaan yang berkaitan dengan ketrampilan pemberi pelayanan KIA
juga masih merupakan faktor penghambat, antara lain :
- Belum diterapkannya prosedur tetap penanganan masalah gawat darurat kebidanan
secara konsisten.
- Kurangnya pengalaman bidan di desa yang baru ditempatkan di Puskesmas dan
bidan praktik swasta untuk ikut aktif dalam jaringan sistem rujukan saat ini.
- Terbatasnya ketrampilan dokter puskesmas dalam menangani kegawatdaruratan
kebidanan.
- Kurangnya usaha alih teknologi tepat (yang sesuai dengan permasalahan
setempat) dari dokter spesialis RS Kabupaten kepada dokter / bidan Puskesmas.
Semakin banyak ditemukan faktor risiko pada seorang ibu hamil, maka semakin
tinggi risiko kehamilannya. Tingginya angka kematian maternal di Indonesia sebagian
besar dipicu oleh timbulnya penyulit persalinan yang tidak dapat segera dirujuk ke
fasilitas pelayanan yang lebih mampu. Faktor waktu dan transportasi merupakan hal yang
sangat menentukan dalam merujuk masalah risiko tinggi.40
adanya 3 faktor yang berpengaruh
terhadap proses terjadinya kematian maternal. Proses yang paling dekat terhadap kejadian
kematian maternal (determinan dekat) yaitu kehamilan itu sendiri dan komplikasi dalam
kehamilan, persalinan dan masa nifas (komplikasi obstetri). Determinan dekat secara
langsung dipengaruhi oleh determinan antara yaitu status kesehatan ibu, status
reproduksi, akses ke pelayanan kesehatan, perilaku perawatan kesehatan / pemakaian
pelayanan kesehatan dan faktor – faktor lain yang tidak diketahui atau tidak terduga. Di
lain pihak, ada juga determinan jauh yang akan mempengaruhi kejadian kematian
maternal melalui pengaruhnya terhadap determinan antara, yang meliputi faktor sosio –
kultural dan faktor ekonomi, seperti status wanita dalam keluarga dan masyarakat, status
keluarga dalam masyarakat dan status masyarakat.)
Faktor – Faktor Risiko yang Mempengaruhi Kematian Maternal
Faktor – faktor risiko yang mempengaruhi kematian maternal, yang
dikelompokkan Berdasar kerangka dari McCarthy dan Maine (1992) yaitu sebagai
berikut :
1. Determinan dekat
Proses yang paling dekat terhadap kejadian kematian maternal yaitu kehamilan
itu sendiri dan komplikasi dalam kehamilan, persalinan dan masa nifas.) Wanita yang
hamil memiliki risiko untuk mengalami komplikasi, baik komplikasi kehamilan maupun
persalinan, sedangkan wanita yang tidak hamil tidak memiliki risiko ini .
a. Komplikasi kehamilan
Komplikasi kehamilan merupakan pemicu langsung kematian maternal.
Komplikasi kehamilan yang sering terjadi yaitu perdarahan, preeklamsia / eklamsia, dan
infeksi.
- Perdarahan
Sebab – sebab perdarahan yang berperan penting dalam memicu kematian
maternal selama kehamilan yaitu perdarahan, baik yang terjadi pada usia kehamilan
muda / trimester pertama, yaitu perdarahan sebab abortus (termasuk di dalamnya
yaitu abortus provokatus sebab kehamilan yang tidak diinginkan) dan perdarahan
sebab kehamilan ektopik terganggu (KET), maupun perdarahan yang terjadi pada
kehamilan lanjut akibat perdarahan antepartum. pemicu perdarahan antepartum
pada umumnya yaitu plasenta previa dan solusio plasenta.
a. Perdarahan sebab abortus
Abortus yaitu keadaan dimana terjadi berakhirnya kehamilan sebelum janin
dapat hidup di luar kandungan, atau keluarnya janin dengan berat kurang dari 500
gram atau usia kehamilan kurang dari 20 minggu Abortus spontan
diperkirakan terjadi pada 15% dari keseluruhan kehamilan, dan masalah – masalah
kematian yang ada dipicu oleh usaha – usaha mengakhiri kehamilan secara
paksa. Pada negara – negara tertentu, abortus mempunyai kontribusi sekitar 50% dari
keseluruhan kematian ibu yang berkaitan dengan kehamilan dan dari hasil laporan
WHO, angka kematian maternal sebab abortus di seluruh dunia yaitu 15%.1,7,47)
Menurut perkiraan WHO, ada 20 juta masalah abortus tak aman / berisiko (unsafe
abortion) di seluruh dunia pertahun. Setiap tahun terjadi 70.000 kematian maternal
akibat abortus berisiko, dan satu dari 8 kematian yang berkaitan dengan kehamilan,
diakibatkan oleh abortus berisiko. Hampir 90% abortus berisiko terjadi di negara
berkembang. Kematian maternal akibat abortus berisiko di negara berkembang 15
kali lebih banyak dari negara industri. Abortus berisiko sulit untuk dilacak dan data
yang pasti tentang abortus ini sangat sulit diperoleh.) Komplikasi dari aborsi yang
tidak aman bertanggung jawab terhadap 13% proporsi kematian maternal.
Komplikasi yang berbahaya pada abortus ialah perdarahan, perforasi uterus, infeksi,
syok hemoragik dan syok septik.) Komplikasi fatal juga dapat terjadi akibat
bendungan sistem pembuluh darah oleh bekuan darah, gelembung udara atau cairan,
gangguan mekanisme pembekuan darah yang berat (koagulasi intravaskuler
diseminata) dan keracunan obat – obat abortif yang menimbulkan gagal ginjal.
Perdarahan pada abortus dapat dipicu oleh abortus yang tidak lengkap atau
cedera pada organ panggul atau usus.) Perdarahan yang berat atau perdarahan yang
bersifat persisten selama terjadinya abortus atau yang mengikuti kejadian abortus
dapat mengancam jiwa ibu. Semakin bertambah usia kehamilan, semakin besar
kemungkinan terjadinya kehilangan darah yang berat.) Kematian maternal akibat
perdarahan sebab abortus pada umumnya diakibatkan oleh tidak tersedianya darah
atau fasilitas transfusi di rumah sakit.
Insidensi abortus dipengaruhi oleh usia ibu dan sejumlah faktor yang terkait
dengan kehamilan, termasuk riwayat jumlah persalinan normal sebelumnya, jumlah
abortus spontan yang terjadi sebelumnya, apakah pernah terjadi lahir mati (stillbirth).
Selain itu, risiko ini dipengaruhi juga oleh ada atau tidaknya fasilitas kesehatan yang
mampu memberi pelayanan maternal yang memadai, kemiskinan,
keterbelakangan dan sikap kurang peduli, sehingga dapat menambah angka kejadian
abortus (abortus tidak aman). Komplikasi medis dari ibu juga dapat mempengaruhi
angka abortus spontan.
b. Perdarahan sebab kehamilan ektopik terganggu
Kehamilan ektopik merupakan kehamilan yang terjadi dan tumbuh di luar
endometrium cavum uteri. Pada kehamilan ektopik, sel telur yang telah dibuahi
tertanam, tumbuh dan berkembang di luar uterus. Lebih dari 95% implantasi hasil
konsepsi pada kehamilan ektopik terjadi pada tuba fallopii.
Kehamilan ektopik merupakan pemicu perdarahan berat yang penting.
Kehamilan ektopik ini sebagian berkaitan dengan semakin tingginya insidensi
salpingitis / penyakit menular seksual yang menginfeksi tuba, peningkatan induksi
ovulasi, peningkatan pemakaian metode kontrasepsi yang mencegah kehamilan
intrauterin akan namun tidak mencegah kehamilan ekstrauterin, kegagalan sterilisasi
tuba, induksi aborsi yang diikuti dengan infeksi, meningkatnya usia ibu, dan operasi
pelvis sebelumnya, termasuk salpingotomi sebab kehamilan ektopik pada kehamilan
sebelumnya.
Kehamilan ektopik merupakan pemicu penting dari kesakitan dan kematian
maternal, sebab tempat tumbuh janin yang abnormal ini mudah memicu
gangguan berupa ruptur tuba, sebab janin semakin membesar di tempat yang tidak
memadai (biasanya terjadi pada kehamilan 6 – 10 minggu). Hal ini akan
memicu perdarahan yang terkumpul dalam rongga perut dan menimbulkan
rasa nyeri setempat atau menyeluruh yang berat, disertai pingsan dan syok. Tanpa
pengobatan, kehamilan ektopik dapat menjadi fatal hanya dalam waktu beberapa jam,
sehingga mengancam kehidupan ibu.) Menurut CDC 1995, kehamilan ektopik
terganggu merupakan pemicu utama kematian yang berhubungan dengan
kehamilan pada trimester pertama dan merupakan 9 - 10% pemicu kematian
maternal akibat komplikasi kehamilan.
c. Perdarahan antepartum
Perdarahan antepartum yaitu perdarahan pervaginam yang terjadi pada
kehamilan antara 28 minggu sampai sebelum bayi lahir.) Perdarahan antepartum
merupakan komplikasi kehamilan dengan frekuensi sekitar 5 – 10%.) Perdarahan
antepartum merupakan keadaan gawat darurat kebidanan yang dapat memicu
kematian pada ibu maupun janin dalam waktu singkat.
pemicu perdarahan antepartum yang berbahaya pada umumnya bersumber pada
kelainan plasenta, yaitu plasenta previa dan solusio plasenta, sedangkan perdarahan
antepartum yang tidak bersumber pada kelainan plasenta, misalnya perdarahan akibat
kelainan pada serviks uteri dan vagina (trauma, erosio porsionis uteri, polipus servisis
uteri, varises vulva) pada umumnya tidak seberapa berbahaya, sebab kehilangan
darah yang terjadi relatif sedikit dan tidak membahayakan nyawa ibu dan janin,
kecuali perdarahan akibat karsinoma invasif cervisis uteri.
Pada setiap perdarahan antepartum, pertama kali harus dicurigai bahwa
pemicu nya yaitu plasenta previa sampai kemudian ternyata dugaan itu salah.
Plasenta previa yaitu keadaan dimana plasenta terletak abnormal yaitu pada segmen
bawah uterus, sehingga dapat menutupi sebagian atau seluruh ostium uteri
internum. Keadaan ini memicu perdarahan pervaginam pada kehamilan 28
minggu atau lebih, sebab segmen bawah uterus telah terbentuk, dan dengan
bertambah tuanya kehamilan, segmen bawah uterus akan lebih melebar dan serviks
mulai membuka. Pelebaran segmen bawah uterus dan pembukaan serviks akan
memicu terlepasnya sebagian plasenta dari dinding uterus, sehingga
memicu perdarahan. Perdarahan ini tidak dapat dihindarkan sebab
ketidakmampuan serabut otot segmen bawah uterus untuk berkontraksi menghentikan
perdarahan. Perdarahan yang terjadi tanpa alasan dan tanpa rasa nyeri merupakan
gejala utama dan pertama dari plasenta previa. Perdarahan yang terjadi pertama kali
pada umumnya sangat ringan dan segera berhenti, yang disusul dengan perdarahan
berikutnya, dan biasanya terjadi semakin berat. Darah berwarna merah segar,
berlainan dengan perdarahan pada solusio plasenta yang berwarna kehitaman. Makin
rendah letak plasenta, makin dini perdarahan terjadi.) Insidensi plasenta
previa meningkat dengan semakin bertambahnya usia ibu, paritas yang tinggi, abortus
yang diinduksi, dan riwayat seksio sesaria pada kehamilan sebelumnya.)
Kematian maternal terjadi akibat perdarahan dan syok hipovolemik, dan juga
akibat trauma operatif, infeksi atau akibat embolisme.) Ketersediaan darah sebagai
obat untuk mengatasi perdarahan yang belum selalu ada atau cukup tersedia di rumah
sakit, kurangnya kesadaran akan bahaya perdarahan atau sukarnya pengangkutan
cepat ke rumah sakit memicu keterlambatan pertolongan penderita, sehingga
penanggulangan menjadi tidak berhasil.) Angka kematian maternal dapat diturunkan
menjadi kurang dari 1% dengan melaksanakan manajemen persalinan yang baik,
antara lain dengan segera mengirim penderita ke rumah sakit yang memiliki fasilitas
transfusi darah dan fasilitas operasi.)
Solusio plasenta merupakan keadaan terlepasnya plasenta dari tempat insersinya
yang normal, diantara usia kehamilan 28 minggu sampai sebelum janin
lahir.) Perdarahan dapat terjadi dari pembuluh darah plasenta atau pembuluh
darah uterus yang akan membentuk hematoma, sehingga plasenta terdesak dan
akhirnya terlepas. Pada umumnya perdarahan akan berlangsung terus – menerus, oleh
sebab otot uterus yang telah meregang oleh kehamilan tidak mampu untuk lebih
berkontraksi untuk menghentikan perdarahan.)
Perdarahan antepartum dan intrapartum tidak dapat dicegah, kecuali dengan
menyelesaikan persalinan dengan segera. Akibat solusio plasenta, juga dapat terjadi
perdarahan post partum sebab kontraksi uterus yang tidak adekuat untuk
menghentikan perdarahan pada kala III.) Perfusi ginjal akan terganggu sebab
terjadi syok hipovolemia, penyempitan pembuluh darah ginjal akibat perdarahan yang
banyak dan sebab terjadinya kelainan pembekuan darah.)
Etiologi pasti dari solusio plasenta belum diketahui dengan pasti. Insidensi solusio
plasenta meningkat sesuai dengan pertambahan usia ibu, multiparitas, riwayat solusio
plasenta pada kehamilan sebelumnya, penyakit hipertensi menahun, preeklamsia,
trauma eksternal, distensi uterus misal pada kehamilan multipel atau hidramnion,
mioma uteri, dan tali pusat pendek.) Angka kematian maternal akibat solusio
plasenta bervariasi antara 0,5% - 5%. Sebagian besar ibu meninggal akibat
perdarahan, baik perdarahan segera atau tertunda atau akibat gagal jantung dan gagal
ginjal.)
- Preeklamsia / eklamsia
Kehamilan dapat memicu terjadinya hipertensi pada wanita yang sebelum
kehamilannya memiliki tekanan darah normal (normotensi) atau dapat memperberat
keadaan hipertensi yang sebelumnya telah ada.) Hipertensi pada kehamilan
merupakan keadaan pada masa kehamilan yang ditandai dengan terjadinya kenaikan
tekanan darah lebih dari 140 / 90 mmHg atau kenaikan tekanan darah sistolik lebih
dari 30 mmHg dan atau diastolik lebih dari 15 mmHg. Hipertensi pada kehamilan
yang sering dijumpai yaitu preeklamsia dan eklamsia.) Preeklamsia berat
dan khususnya eklamsia merupakan keadaan gawat sebab dapat memicu
kematian ibu dan janin. Preeklamsia ringan dapat mudah berubah menjadi
preeklamsia berat, dan preeklamsia berat mudah menjadi eklamsia dengan timbulnya
kejang.44) Tanda khas preeklamsia yaitu tekanan darah yang tinggi, ditemukannya
protein dalam urin dan pembengkakan jaringan (edema) selama trimester kedua
kehamilan. Pada beberapa masalah , keadaan tetap ringan sepanjang kehamilan, akan
namun pada masalah yang lain, dengan meningkatnya tekanan darah dan jumlah protein
urin, keadaan dapat menjadi berat. Terjadi nyeri kepala, muntah, gangguan
penglihatan, dan kemudian anuria. Pada stadium akhir dan paling berat terjadi
eklamsia, pasien akan mengalami kejang. Jika preeklamsia / eklamsia tidak ditangani
secara cepat, akan terjadi kehilangan kesadaran dan kematian maternal sebab
kegagalan jantung, kegagalan ginjal, kegagalan hati atau perdarahan otak.)
Faktor predisposisi preeklamsia dan eklamsia yaitu nullipara, usia ibu kurang
dari 20 tahun atau lebih dari 35 tahun, status ekonomi kurang, kehamilan kembar,
diabetes melitus, hipertensi kronis dan penyakit ginjal sebelumnya.)
Kematian maternal akibat hipertensi pada kehamilan sering terjadi (merupakan
12% dari seluruh pemicu kematian maternal) dan membentuk satu dari tiga trias
pemicu utama kematian maternal, yaitu perdarahan dan infeksi.) Menurut
perkiraan, di seluruh dunia kurang lebih 50.000 wanita meninggal setiap tahun akibat
preeklamsia.l) Menurut Depkes RI tahun 2004, kematian maternal akibat hipertensi
pada kehamilan sebesar 14,5% - 24%.)
- Infeksi pada kehamilan
Infeksi pada kehamilan yaitu infeksi jalan lahir pada masa kehamilan, baik pada
kehamilan muda maupun tua. Infeksi dapat terjadi oleh sebab langsung yang
berkaitan dengan kehamilan, atau akibat infeksi lain di sekitar jalan lahir. Infeksi pada
kehamilan muda yaitu infeksi jalan lahir yang terjadi pada kehamilan kurang dari 20
– 22 minggu. pemicu yang paling sering terjadi yaitu abortus yang terinfeksi.)
Infeksi jalan lahir pada kehamilan tua yaitu infeksi yang terjadi pada kehamilan
trimester II dan III. Infeksi jalan lahir ini dapat terjadi akibat ketuban pecah sebelum
waktunya, infeksi saluran kencing, misalnya sistitis, nefritis atau akibat penyakit
sistemik, seperti malaria, demam tifoid, hepatitis, dan lain – lain.44) Infeksi jalan lahir
dapat juga terjadi selama persalinan (intrapartum) atau sesudah persalinan
(postpartum). Keadaan ini berbahaya sebab dapat memicu sepsis, yang
mungkin memicu kematian ibu. Sepsis memicu kematian maternal
sebesar 15%.)
Pada abortus yang tidak lengkap (abortus inkomplitus), dimana sebagian hasil
konsepsi masih tertinggal dalam uterus, dan pada abortus buatan yang dilakukan
tanpa memperhatikan asepsis dan antisepsis, sering memicu komplikasi
berupa infeksi (abortus infeksiosus).) Jika infeksi tidak diatasi, dapat terjadi
infeksi yang menyeluruh (terjadi penyebaran kuman atau toksin ke dalam peredaran
darah atau peritoneum) sehingga menimbulkan abortus septik. Pada abortus septik,
virulensi bakteri tinggi, dan infeksi menyebar ke miometrium, tuba, parametrium, dan
peritoneum. bila infeksi menyebar lebih jauh, dapat terjadi peritonitis umum atau
sepsis, pasien dapat mengalami syok septik.) Kematian maternal akibat abortus
septik sangat tinggi di negara – negara berkembang, dimana tidak ada akses
terhadap abortus yang diinduksi dan hal ini merupakan hal yang ilegal.5 Risiko
kematian maternal akibat abortus septik meningkat pada wanita – wanita yang tidak
menikah, wanita usia muda, dan pada mereka yang melakukan prosedur aborsi yang
tidak secara langsung mengeluarkan hasil konsepsi dari dalam uterus.5
Infeksi pada kehamilan trimester II dan III dapat memicu korioamnionitis.
Korioamnionitis merupakan komplikasi serius yang dapat mengancam jiwa ibu dan
janinnya.44) Mikroorganisme pemicu pada umumnya yaitu streptococcus B dan D
dan bakteri anaerob. Tanda dari infeksi ini yaitu cairan amnion kotor dan berbau
busuk, demam, lekositosis, uterus melunak, dan takikardi.)
b. Komplikasi persalinan dan nifas
Komplikasi yang timbul pada persalinan dan masa nifas merupakan pemicu
langsung kematian maternal. Komplikasi yang terjadi menjelang persalinan, saat dan
sesudah persalinan terutama yaitu perdarahan, partus macet atau partus lama dan
infeksi akibat trauma pada persalinan.)
- Perdarahan
Perdarahan, terutama perdarahan postpartum memberi kontribusi 25% pada
kematian maternal, khususnya bila ibu menderita anemia akibat keadaan kurang gizi
atau adanya infeksi malaria.1,7) Insidensi perdarahan postpartum berkisar antara 5 –
8%.46) Perdarahan ini berlangsung tiba – tiba dan kehilangan darah dapat dengan
cepat menjadi kematian pada keadaan dimana tidak ada perawatan awal untuk
mengendalikan perdarahan, baik berupa obat, tindakan pemijatan uterus untuk
merangsang kontraksi, dan transfusi darah bila diperlukan.1) Perdarahan postpartum
yaitu perdarahan yang terjadi sesudah anak lahir dan jumlahnya melebihi 500 ml.
Perdarahan dapat terjadi sebelum, saat atau sesudah plasenta keluar. Hal – hal yang
memicu perdarahan postpartum yaitu atonia uteri, perlukaan jalan lahir,
terlepasnya sebagian plasenta dari uterus, tertinggalnya sebagian dari plasenta, dan
kadang – kadang perdarahan juga dipicu oleh kelainan proses pembekuan darah
akibat hipofibrinogenemia yang terjadi akibat solusio plasenta, retensi janin mati
dalam uterus dan emboli air ketuban.)
- Partus Lama
Partus lama dapat membahayakan jiwa janin dan ibu. Partus lama yaitu
persalinan yang berlangsung lebih dari 18 jam sejak in partu.) Partus lama ataupun
partus macet memicu 8% kematian maternal. Keadaan ini sering dipicu
oleh disproporsi sefalopelvik (bila kepala janin tidak dapat melewati rongga pelvis)
atau pada letak tak normal (bila terjadi kesalahan letak janin untuk melewati jalan
lahir).1) Disproporsi lebih sering terjadi bila ada keadaan endemis kurang gizi,
terutama pada populasi yang masih menganut pantangan dan tradisi yang mengatur
soal makanan pada para gadis dan wanita dewasa. Keadaan ini diperburuk lagi bila
gadis – gadis menikah muda dan diharapkan untuk segera memiliki anak, sedangkan
pertumbuhan mereka belum optimal.)
Pada keadaan disproporsi sefalopelvik, persalinan yang dipaksakan dapat
memicu ruptura uteri. Ruptura uteri merupakan keadaan dimana terjadi
robekan pada uterus sebab sebab tertentu.) Ruptura uteri memicu kematian
maternal sebesar 10 – 40%.) Robekasn uterus akan memicu rasa nyeri yang
hebat disertai nyeri tekan, diikuti dengan perdarahan hebat dari pembuluh darah
uterus yang robek dan kematian dapat timbul dalam 24 jam sebagai akibat perdarahan
dan syok, atau akibat infeksi yang timbul kemudian.)
- Infeksi Nifas
Infeksi nifas merupakan keadaan yang mencakup semua peradangan yang
dipicu oleh masuknya kuman - kuman ke dalam alat genital pada waktu
persalinan dan nifas.) Kuman pemicu infeksi dapat masuk ke dalam saluran
genital dengan berbagai cara, misal melalui tangan penolong persalinan yang tidak
bersih atau pemakaian instrumen yang kotor. Mula – mula infeksi terbatas pada
uterus, dimana ada rasa nyeri dan nyeri tekan pada perut bagian bawah, dengan
cairan vagina yang berbau busuk. Demam, nyeri perut yang bertambah, muntah, nyeri
kepala dan kehilangan nafsu makan menandakan terjadinya penyebaran infeksi ke
tempat lain. Selanjutnya dapat terjadi abses di tuba fallopii, panggul dan diafragma
bagian bawah. Pada masalah yang berat, infeksi dapat menyebar ke dalam aliran darah
(septikemia), menimbulkan abses dalam otak, otot dan ginjal. Jika infeksi tidak
dikendalikan, selanjutnya dapat terjadi gangguan mental dan koma.48) Infeksi nifas
memicu morbiditas dan mortalitas bagi ibu pasca persalinan.30) Kematian terjadi
sebab berbagai komplikasi, termasuk syok, gagal ginjal, gagal hati, dan anemia.) Di
negara – negara sedang berkembang, dengan pelayanan kebidanan yang masih jauh
dari sempurna, peranan infeksi nifas masih besar.) Insidensi infeksi nifas berkisar
antara 2 – 8% dari seluruh wanita hamil dan memberi kontribusi sebesar 8%
terhadap kejadian kematian maternal setiap tahunnya.) Beberapa faktor predisposisi
infeksi nifas yaitu keadaan kurang gizi, anemia, higiene persalinan yang buruk,
kelelahan ibu, sosial ekonomi rendah, proses persalinan yang bermasalah, seperti
partus lama / macet, korioamnionitis, persalinan traumatik, manipulasi yang
berlebihan dan kurang baiknya proses pencegahan infeksi.)
2. Determinan antara
a. Status kesehatan ibu
Status kesehatan ibu yang berpengaruh terhadap kejadian kematian maternal
meliputi status gizi, anemia, penyakit yang diderita ibu, dan riwayat komplikasi pada
kehamilan dan persalinan sebelumnya.)
Status gizi ibu hamil dapat dilihat dari hasil pengukuran terhadap lingkar lengan
atas (LILA). Pengukuran LILA bertujuan untuk mendeteksi apakah ibu hamil
termasuk kategori kurang energi kronis (KEK) atau tidak. Ibu dengan status gizi
buruk memiliki risiko untuk terjadinya perdarahan dan infeksi pada masa nifas.)
Keadaan kurang gizi sebelum dan selama kehamilan memberi kontribusi terhadap
rendahnya kesehatan maternal, masalah dalam persalinan dan masalah pada bayi yang
dilahirkan.1) Stunting yang dialami selama masa kanak – kanak, yang merupakan
hasil dari keadaan kurang gizi berat akan memaparkan seorang wanita terhadap risiko
partus macet yang berkaitan dengan adanya disproporsi sefalopelvik.1,22) Berdasar
data Susenas tahun 2000 dan sensus penduduk tahun 2000, prevalensi ibu yang
menderita KEK (LILA ibu < 23,5 cm) yaitu 25%. Risiko KEK pada ibu hamil lebih
banyak ditemukan di pedesaan (40%) dibandingkan di perkotaan (26%) dan lebih banyak
dijumpai pada kelompok usia ibu di bawah 20 tahun (68%).
Anemia merupakan masalah penting yang harus diperhatikan selama kehamilan.
Menurut WHO, seorang ibu hamil dikatakan menderita anemia jika kadar
hemoglobin (Hb) kurang dari 11g/dl. Anemia dapat dipicu oleh berbagai sebab,
yang dapat saling berkaitan, yaitu intake yang kurang adekuat, infestasi parasit,
malaria, defisiensi zat besi, asam folat dan vitamin A.1) Menurut WHO, 40%
kematian ibu di negara berkembang berkaitan dengan anemia dalam kehamilan.
Anemia defisiensi besi merupakan 95% pemicu anemia selama kehamilan.
Kurang lebih 50% dari seluruh ibu hamil di seluruh dunia menderita anemia.1) Wanita
yang menderita anemia berat akan lebih rentan terhadap infeksi selama kehamilan
dan persalinan, akan meningkatkan risiko kematian akibat perdarahan dan akan
memiliki risiko terjadinya komplikasi operatif bila dibutuhkan persalinan dengan
seksio sesaria.1) Anemia ibu hamil di Indonesia masih merupakan masalah nasional
sebab anemia mencerminkan nilai kesejahteraan sosial ekonomi masyarakat dan
pengaruhnya sangat besar terhadap kualitas sumber daya manusia. Dari Studi Follow
Up Ibu Hamil, SKRT 2001 ditemukan prevalensi ibu hamil dengan kadar Hb rendah
(< 11,0 gram/ dl, WHO 2000) sebesar 40,1% dan diantaranya 0,3% memiliki kadar
Hb < 7,0 gram/ dl. Anemia lebih banyak ditemukan pada ibu hamil di pedesaan
(42%) dibandingkan di perkotaan (38%) Menurut Soejoenoes (198 anemia
memberi risiko relatif 15,3 kali untuk terjadinya kematian maternal bila
dibandingkan dengan ibu hamil yang tidak menderita anemia.10)
Pola penyakit yang memicu kematian secara umum di Indonesia telah
mengalami perubahan, akibat adanya transisi epidemiologik. Penyakit degeneratif
lebih sering terjadi, sementara penyakit infeksi dan parasit juga masih memegang
peranan. Penyakit tuberkulosis masih mendominasi, dan penyakit ini memberi
kontribusi kematian sebesar 8,6% (SKRT 1986) dan 9,8% (SKRT 1992). Kehamilan
dengan penyakit tuberkulosis masih tinggi, akan namun memiliki prognosis baik bila
diobati secara dini.
Penyakit jantung merupakan pemicu nonobstetrik penting yang memicu
kematian maternal, dan terjadi pada 0,4 – 4% kehamilan. Angka kematian maternal
bervariasi dari 0,4% pada pasien – pasien dengan klasifikasi New York Heart
Association (NYHA) I dan II dan 6,8% atau lebih pada pasien dengan NYHA III dan
IV. Keadaan ini dipicu oleh adanya peningkatan beban hemodinamik selama
kehamilan dan persalinan, yang akan memperberat gejala dan mempercepat
terjadinya komplikasi pada wanita yang sebelumnya telah menderita penyakit
jantung, Prognosis bagi wanita hamil dengan penyakit jantung tergantung dari
beratnya penyakit, usia penderita dan penyulit – penyulit lain yang tidak berasal dari
jantung.
pemicu kematian maternal tidak langsung lain yang penting meliputi malaria,
hepatitis, HIV / AIDS, diabetes melitus, bronkopneumonia.1)
Riwayat obstetri yang buruk seperti persalinan dengan tindakan, perdarahan,
partus lama, bekas seksio sesaria akan mempengaruhi kematian maternal.3) 15%
persalinan yang terjadi di negara berkembang merupakan persalinan dengan tindakan,
dalam hal ini seksio sesaria paling sering dilakukan.48) Semua persalinan dengan
tindakan memiliki risiko, baik terhadap ibu maupun bayinya. Sebagian risiko timbul
akibat sifat dari tindakan yang dilakukan, sebagian sebab prosedur lain yang
menyertai, seperti anestesi dan transfusi darah, dan sebagian lagi akibat komplikasi
kehamilan, yang memaksa dilakukannya tindakan. Disamping itu, dapat pula timbul
komplikasi, termasuk perdarahan dan infeksi yang berat.)
b. Status reproduksi
Status reproduksi yang berperan penting terhadap kejadian kematian maternal
yaitu usia ibu hamil, jumlah kelahiran, jarak kehamilan dan status perkawinan ibu.
Usia di bawah 20 tahun dan di atas 35 tahun merupakan usia berisiko untuk hamil
dan melahirkan.) The Fifth Annual State of the World’s Mothers Report, yang
dipublikasikan oleh The International Charity Save The Children, melaporkan bahwa
setiap tahun, 13 juta bayi dilahirkan oleh wanita yang berusia < 20 tahun, dan 90%
kelahiran ini terjadi negara berkembang. Para wanita ini memiliki risiko kematian
maternal akibat kehamilan dan kelahiran dua sampai lima kali lebih tinggi bila
dibandingkan wanita yang lebih tua.3,66) Risiko paling besar ada pada ibu berusia
≤ 14 tahun. riset di Bangladesh menunjukkan bahwa risiko kematian maternal
lima kali lebih tinggi pada ibu berusia 10 – 14 tahun dibandingkan ibu berusia 20 – 24
tahun, sedangkan riset yang dilakukan di Nigeria menyebutkan bahwa wanita
usia 15 tahun memiliki risiko kematian maternal 7 kali lebih besar dibandingkan
dengan wanita yang berusia 20 – 24 tahun.) Komplikasi yang sering timbul pada
kehamilan di usia muda yaitu anemia, partus prematur, partus macet.
Kekurangan akses ke pelayanan kesehatan untuk mendapatkan perawatan kehamilan
dan persalinan merupakan pemicu yang penting bagi terjadinya kematian maternal
di usia muda. Keadaan ini diperburuk oleh kemiskinan dan kebuta – hurufan,
ketidaksetaraan kedudukan antara pria dan wanita, pernikahan usia muda dan
kehamilan yang tidak diinginkan.
Kehamilan di atas usia 35 tahun memicu wanita terpapar pada komplikasi
medik dan obstetrik, seperti risiko terjadinya hipertensi kehamilan, diabetes, penyakit
kardiovaskuler, penyakit ginjal dan gangguan fungsi paru. Kejadian perdarahan pada
usia kehamilan lanjut meningkat pada wanita yang hamil di usia > 35 tahun, dengan
peningkatan insidensi perdarahan akibat solusio plasenta dan plasenta previa.
Persalinan dengan seksio sesaria pada kehamilan di usia lebih dari 35 tahun juga
meningkat, hal ini terjadi akibat banyak faktor, seperti hipertensi kehamilan, diabetes,
persalinan prematur dan pemicu kelainan pada plasenta.46) riset yang
dilakukan di Amerika Serikat menyatakan bahwa kematian maternal akan meningkat
4 kali lipat pada ibu yang hamil pada usia 35 – 39 tahun bila dibanding wanita yang
hamil pada usia 20 – 24 tahun. Usia kehamilan yang paling aman untuk melahirkan
yaitu usia 20 – 30 tahun.
Paritas 2 – 3 merupakan paritas paling aman ditinjau dari sudut kematian
maternal. Paritas ≤ 1 (belum pernah melahirkan / baru melahirkan pertama kali) dan
paritas > 4 memiliki angka kematian maternal lebih tinggi.3) Paritas ≤ 1 dan usia muda
berisiko sebab ibu belum siap secara medis maupun secara mental, sedangkan paritas
di atas 4 dan usia tua, secara fisik ibu mengalami kemunduran untuk menjalani
kehamilan. Akan namun , pada kehamilan kedua atau ketigapun jika kehamilannya
terjadi pada keadaan yang tidak diharapkan (gagal KB, ekonomi tidak baik, interval
terlalu pendek), dapat meningkatkan risiko kematian maternal.4) Menurut hasil SKRT
2001, proporsi kematian maternal tertinggi ada pada ibu yang berusia > 34 tahun
dan paritas > 4 (18,4%).
Jarak antar kehamilan yang terlalu dekat (kurang dari 2 tahun) dapat
meningkatkan risiko untuk terjadinya kematian maternal.4,41) Persalinan dengan
interval kurang dari 24 bulan (terlalu sering) secara nasional sebesar 15%, dan
merupakan kelompok risiko tinggi untuk perdarahan postpartum, kesakitan dan
kematian ibu.4) Jarak antar kehamilan yang disarankan pada umumnya yaitu paling
sedikit dua tahun, untuk memungkinkan tubuh wanita dapat pulih dari kebutuhan
ekstra pada masa kehamilan dan laktasi. riset yang dilakukan di tiga rumah sakit
di Bangkok pada tahun 1973 sampai 1977 memperlihatkan bahwa wanita dengan
interval kehamilan kurang dari dua tahun memiliki risiko dua setengah kali lebih
besar untuk meninggal dibandingkan dengan wanita yang memiliki jarak kehamilan
lebih lama.48)
Status perkawinan yang mendukung terjadinya kematian maternal yaitu status
tidak menikah. Status ini merupakan indikator dari suatu kehamilan yang tidak
diharapkan atau direncanakan. Wanita dengan status perkawinan tidak menikah pada
umumnya cenderung kurang memperhatikan kesehatan diri dan janinnya selama
kehamilan dengan tidak melakukan pemeriksaan antenatal, yang memicu tidak
terdeteksinya kelainan yang dapat memicu terjadinya komplikasi.) riset
yang dilakukan di Jerman menemukan bahwa status wanita tidak menikah memiliki
risiko 2,6 kali untuk terjadinya kematian maternal bila dibandingkan dengan wanita
yang menikah.
c. Akses terhadap pelayanan kesehatan
Hal ini meliputi antara lain keterjangkauan lokasi tempat pelayanan kesehatan,
dimana tempat pelayanan yang lokasinya tidak strategis / sulit dicapai oleh para ibu
memicu berkurangnya akses ibu hamil terhadap pelayanan kesehatan, jenis dan
kualitas pelayanan yang tersedia dan keterjangkauan terhadap informasi.) Akses
terhadap tempat pelayanan kesehatan dapat dilihat dari beberapa faktor, seperti lokasi
dimana ibu dapat memperoleh pelayanan kontrasepsi, pemeriksaan antenatal,
pelayanan kesehatan primer atau pelayanan kesehatan rujukan yang tersedia di
masyarakat.
Pada umumnya kematian maternal di negara – negara berkembang, berkaitan
dengan setidaknya satu dari tiga keterlambatan (The Three Delay Models).
Keterlambatan yang pertama yaitu keterlambatan dalam mengambil keputusan
untuk mencari peraw

































.jpg)

.jpg)

.jpg)


